Aviso médico: este artículo es informativo y no sustituye una consulta médica. Consulta siempre con tu neumólogo o cirujano torácico antes de tomar decisiones sobre tu salud respiratoria.
La relación entre obesidad y problemas respiratorios es directa: el exceso de grasa corporal cambia la mecánica torácica, reduce el volumen de aire que cabe en los pulmones y aumenta el riesgo de apnea del sueño, asma de difícil control, EPOC con peor pronóstico y tromboembolismo pulmonar. En Canarias el problema pesa más: somos la comunidad con mayor prevalencia de obesidad adulta y exceso de peso infantil. En esta guía te explico, , qué le hace la obesidad a tus pulmones, qué pruebas confirman estos problemas respiratorios y por qué perder un porcentaje moderado de peso cambia el pronóstico.
Tabla de contenidos
Por qué hablamos de obesidad y problemas respiratorios
Según la Encuesta Europea de Salud 2023 del INE, alrededor del 55% de la población adulta española presenta peso por encima del normal [1]. La obesidad es una enfermedad crónica con impacto multiorgánico [2], y los pulmones están entre los órganos más castigados.
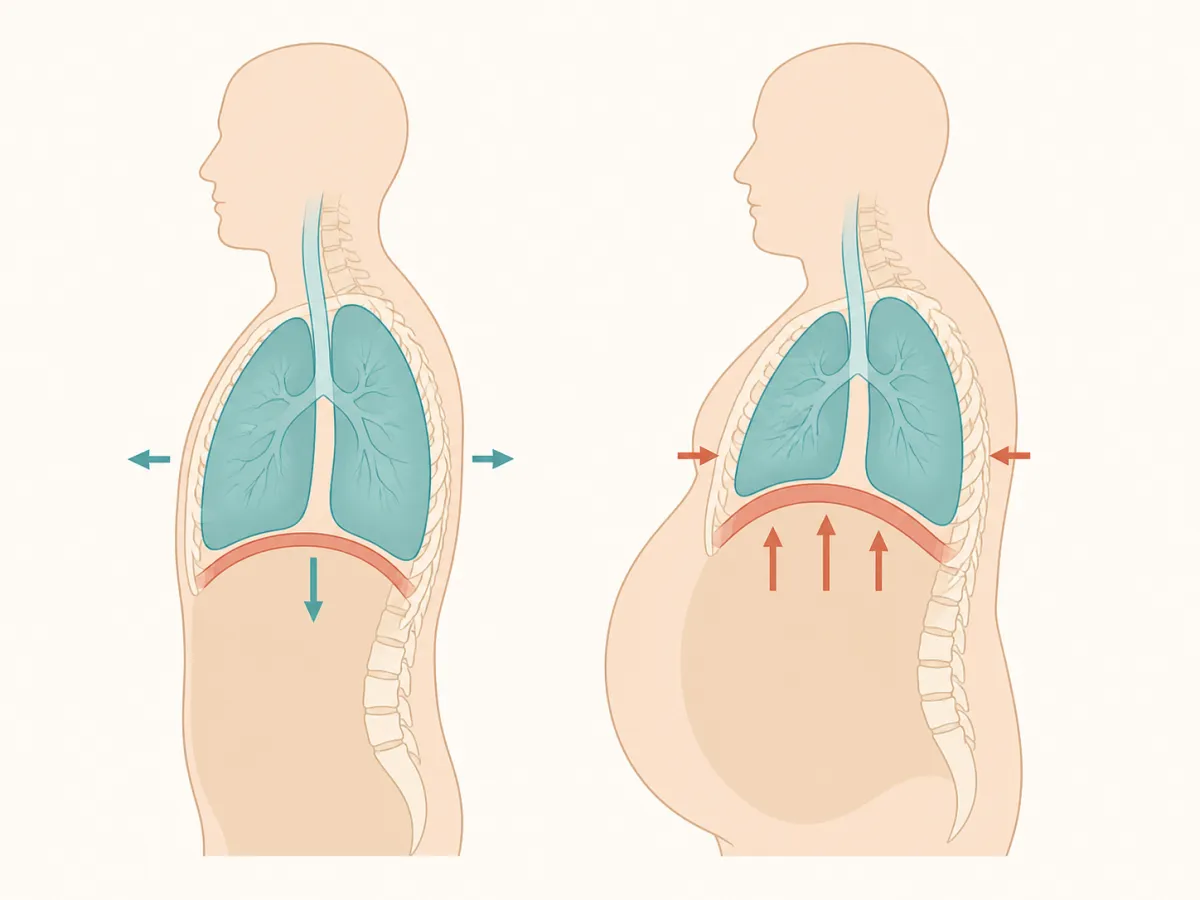
Cómo afecta la obesidad a la mecánica pulmonar
Para entender la conexión entre obesidad y problemas respiratorios hay que mirar tres factores: caja torácica, diafragma e inflamación sistémica.
Restricción del volumen pulmonar
La grasa abdominal y torácica empuja el diafragma hacia arriba y limita la expansión del pecho al inspirar. El resultado es un patrón restrictivo: cae el volumen de reserva espiratorio (VRE), la capacidad residual funcional (CRF) y, en grados avanzados, FVC y FEV1 [3,4]. El aumento de peso en la edad adulta acelera el declive de la función pulmonar [5]; al contrario, tras pérdidas grandes —≈23% en cirugía bariátrica— mejoran los parámetros funcionales, tanto la fuerza en los musculos respiratorios PIM, PEM, y los volúmenes pulmonares FVC y FEV1 [3].
Trabajo respiratorio y fatiga muscular
Respirar con un tórax sobrecargado consume más energía: aparece disnea ante esfuerzos pequeños [4]. Es la causa más común de “no puedo subir un piso” en obesos sin enfermedad pulmonar clásica. En esta sensación de disnea influyen tanto la restricción pulmonar, la musculatura respiratoria como la condición hemodinámica, de llenado de las cavidades cardiacas.
Inflamación sistémica de bajo grado
El tejido adiposo produce adipoquinas proinflamatorias que alcanzan la vía aérea y favorecen la inflamación bronquial. Esto explica, en parte, que los obesos con asma respondan peor al tratamiento habitual [6,7].
Principales enfermedades respiratorias asociadas
Cinco patologías concentran la carga clínica entre obesidad y problemas respiratorios.

Apnea obstructiva del sueño (AOS)
La grasa peri-faríngea estrecha la vía aérea superior y favorece colapsos repetidos durante el sueño. El paciente típico ronca, hace pausas presenciadas por la pareja y se despierta cansado. Desde 2021 la nomenclatura preferida es AOS (apnea obstructiva del sueño): el Documento Internacional de Consenso publicado en Archivos de Bronconeumología unificó la definición y dejó atrás el término clásico SAHS [8].
Ese mismo consenso, liderado por SEPAR con 17 sociedades científicas, recomienda poligrafía respiratoria o polisomnografía ante sospecha y CPAP en formas moderadas-graves [8,9]. El dato clave para el paciente con obesidad: una pérdida del 5-10% del peso corporal reduce de manera significativa el índice de apnea-hipopnea (IAH) [10]. La CPAP trata, el peso cura y los nuevos fármacos abren una vía complementaria potente.
Síndrome de obesidad-hipoventilación (SHO)
Es la forma más grave dentro de la obesidad y los problemas respiratorios. Aparece cuando un paciente obeso (habitualmente IMC ≥ 30) retiene CO2 durante el día sin otra causa que lo justifique [11,12], y suele asociarse a AOS grave.
El SHO tiene mortalidad y morbilidad cardiovascular elevadas si no se trata. La evidencia respalda ventilación no invasiva (CPAP o BiPAP según fenotipo) y pérdida de peso intensiva como pilares terapéuticos [13,14]. Es una enfermedad infradiagnosticada: muchos pacientes llegan al neumólogo solo al ingresar con fracaso ventilatorio por insuficiencia respiratoria hipercápnica, y requeiren de soporte ventilatorio VMNI (BIPAP) para la corrección de los gases en sangre.
Asma con peor control
La obesidad aumenta la prevalencia de asma y empeora su control: más medicación, peor respuesta a corticoides inhalados y más exacerbaciones , más exacerbaciones, más necesidad de corticoids sistémicos y con ello los efectos metabólicos de los mismos.6,7]. La Guía Española para el Manejo del Asma (GEMA) lo reconoce como fenotipo específico que requiere abordaje multidisciplinar incluyendo intervención sobre el peso [15,16].
EPOC con peor pronóstico
En la EPOC, la obesidad añade restricción al patrón obstructivo, agrava la disnea y dificulta la rehabilitación pulmonar. La actualización de GesEPOC insiste en abordar las comorbilidades —obesidad incluida— como parte del manejo integral [17,18].
Tromboembolismo pulmonar (TEP)
Cierra el grupo de obesidad y problemas respiratorios la enfermedad tromboembólica venosa: la obesidad triplica aproximadamente el riesgo de TEP por inmovilidad, estado proinflamatorio y mayor presión venosa abdominal [19]. En Canarias es especialmente relevante por los vuelos largos del turismo. Tanto el tratamiento anticoagulante como la profilaxis antitrombótica en el paciente obeso supone en muchas ocasiones un reto o una dificultad añadida para asegurar una correcta anticoagulación.

Obesidad en Canarias: por qué es un problema de salud pública
Canarias tiene la prevalencia de obesidad adulta más alta de España, en primera línea del binomio obesidad y problemas respiratorios.
Las cifras
Según Sanidad y AESAN, la prevalencia de obesidad en Canarias ronda el 20,64% frente al 15,15% nacional [20,21,22]. En niños de 6-9 años, ALADINO 2023 mostró un 45,8% de exceso de peso [23]: una generación con riesgo respiratorio elevado en marcha. El SCS cuantifica además el impacto económico en el archipiélago [24].
Plan POICAN: respuesta autonómica
El Gobierno de Canarias aprobó el 31 de julio de 2023 el Plan de Prevención de la Obesidad Infantil en Canarias (POICAN), con 1.445.000 € y objetivo de reducir un 5% la prevalencia en 10 años [25,26,27].
Por qué importa al neumólogo canario
La obesidad se combina aquí con factores propios: calima con PM10/PM2.5 elevados y exposición intensa a alérgenos (gramíneas, palmera datilera, ácaros). LA triada asma, obesidad y AOS tiene un importante impacto en los costes sanitarios y sociales así como en el detriment de la calidad de vida y los años potenciales de vida perdidos para las pacientes, fundamentalmente mujeres.
Cuándo consultar al neumólogo
Hay señales que justifican una valoración respiratoria si convives con sobrepeso u obesidad y problemas respiratorios incipientes. Para la sospecha de AOS, el Documento Internacional de Consenso publicado en Archivos de Bronconeumología en 2021 [8] propone un algoritmo claro que ya es referencia en atención primaria y especializada.
Algoritmo de sospecha de AOS (consenso internacional 2021)
Existe alta sospecha clínica de AOS —y conviene derivar al neumólogo— cuando se cumplen 2 de los 3 síntomas cardinales:
Ronquido habitual e intenso (todas o casi todas las noches).
Apneas o pausas respiratorias presenciadas por la pareja, o despertares con sensación de ahogo.
Somnolencia diurna excesiva o cansancio intenso no justificado, especialmente si la escala de Epworth es ≥ 12.
A esto se añade que la hipertensión arterial (sobre todo si es resistente o de control difícil) actúa como criterio reforzador: combina mal con el ronquido y las apneas presenciadas y debe acelerar la derivación [8].
Criterios de derivación preferente
El consenso identifica situaciones en las que no conviene esperar a la consulta ordinaria:
Profesiones de riesgo (conductores profesionales, manejo de maquinaria pesada, vigilancia).
Somnolencia diurna muy incapacitante o episodios de sueño al volante.
Hipertensión arterial resistente o refractaria al tratamiento.
Arritmia cardíaca de control difícil (fibrilación auricular, bradiarritmias nocturnas).
Insuficiencia respiratoria, ictus o cardiopatía isquémica reciente.
Embarazo con sospecha de AOS.
Si convives con obesidad y reúnes alguno de estos criterios, pide cita con tu medico.
Otros síntomas respiratorios que no debes ignorar
Más allá de la AOS, en el binomio obesidad-pulmón hay señales que también justifican valoración:
Disnea ante esfuerzos que antes tolerabas.
Cefalea matutina con cansancio extremo al despertar (sugiere hipoventilación).
Edemas en piernas o cianosis labial: pueden indicar afectación cardiopulmonar avanzada.
Asma mal controlado pese a tratamiento correcto.
Qué pruebas suelen hacerse
Lo habitual en una primera consulta es ahondar en la historia clínica, anamnesis y exploración física ( importante recoger datos como el peso, la talla, perímetro abdominal, la circunferencia del cuello, gradurar el espacio libre entre base de la lengua y cavidad oral). Las primeras pruebas básicas que se requieren y están disponibles en los centros de salud, son la espirometría con prueba broncodilatadora y pulsioximetría, que puede hacerse en sedestación y en decúbito supino. La poligrafía respiratoria domiciliaria se solicitará por el neumólogo si la sospecha de AOS es alta —es la prueba de elección en el consenso 2021 para la mayoría de casos no complejos [8]— y, según estos hallazgos, puede requerirse una gasometría arterialo polisomnografía hospitalaria así como estudios de imagen o valoraciones más completes neuromusculares. En general, la valoración de la presencia de AOS es una evaluación accesible y poco invasive, si bien require de formación específica en trastornos respiratorios del sueño
El papel de la cirugía y el perioperatorio
La cirugía aparece en el manejo de obesidad y problemas respiratorios por dos vías.
Cirugía bariátrica como tratamiento
En obesidad grave con AOS o SHO refractarios, la cirugía bariátrica ha demostrado mejoras objetivas de función pulmonar, IAH y calidad de vida tras pérdidas mantenidas de peso [3]. No es primera opción, pero sí herramienta válida en casos seleccionados dentro de un equipo multidisciplinar. En pacientes bien elegidos y preparados puede ser una altermativa eficaz.
Cirugía torácica programada en el paciente obeso
Cuando el paciente obeso necesita cirugía torácica (resección pulmonar por nódulo sospechoso, por ejemplo), el riesgo perioperatorio aumenta: complicaciones anestésicas, atelectasias, infecciones y eventos tromboembólicos. La literatura española en anestesiología sitúa la obesidad como factor de riesgo perioperatorio bien establecido [28]. La preparación incluye optimización respiratoria previa, profilaxis antitrombótica ajustada y, cuando es posible, abordaje mínimamente invasivo (VATS, RATS).

Qué puedes hacer hoy: pérdida de peso y salud respiratoria
El mensaje clínico, simplificado: incluso una pérdida moderada de peso mejora los pulmones.
Pérdida del 5-10% del peso corporal: reduce el IAH y mejora síntomas de AOS [10].
Pérdidas mayores (≈23% tras cirugía bariátrica): mejoran objetivamente PIM, PEM, FVC y FEV1 [3].
En asma obesa, perder peso mejora el control y reduce la dosis de medicación [6,7].
Tratamiento farmacológico de la obesidad: el nuevo arsenal
En los últimos años, el tratamiento farmacológico de la obesidad ha cambiado de escenario. Hablamos hoy de fármacos que consiguen pérdidas de peso equiparables en algunos casos a las de la cirugía bariátrica, con un perfil de seguridad razonable aunque no exento de efectos adversos. Para el paciente con obesidad y problemas respiratorios —y de forma muy especial con AOS— se han convertido en una herramienta de primer orden.
Fármacos basados en incretinas (GLP-1 y GLP-1/GIP), los que están reescribiendo el manejo:
Liraglutida 3 mg (Saxenda®, GLP-1 diario): pérdida media del ~6% a 24 semanas y del ~8% a 56 semanas (ensayo SCALE) [32]. No tiene indicación específica para AOS en ficha técnica, aunque el ensayo SCALE Sleep Apnea mostró reducción significativa del IAH frente a placebo en pacientes con obesidad y AOS moderada-grave [33].
Semaglutida 2,4 mg semanal (Wegovy®, GLP-1): pérdida media de ~10% a 24 semanas y de ~15% a 52 semanas —llega a 14,9% a 68 semanas en el ensayo STEP 1— [34]. Mejora síntomas respiratorios derivados del exceso de peso, pero no tiene indicación específica para AOS en ficha técnica.
Tirzepatida semanal (doble agonista GLP-1/GIP; en Europa Mounjaro®, en EE.UU. también Zepbound®): pérdida media de ~15% a 24 semanas y de ~20-22% a 52 semanas, hasta 22,5% a 72 semanas con dosis de 15 mg en SURMOUNT-1 [35]. En el ensayo SURMOUNT-OSA redujo el IAH una mediana del 50-63% en pacientes con AOS moderada-grave y obesidad, con o sin CPAP previa [29]. La FDA aprobó el 20 de diciembre de 2024 la marca Zepbound® como primer fármaco con indicación específica para AOS moderada-grave en adultos con obesidad [30]. En Europa, la EMA mantiene la AOS como comorbilidad elegible dentro de la indicación de obesidad de Mounjaro®, sin indicación independiente [31]. Es, en cualquier caso, el primer fármaco antiobesidad con datos de eficacia respiratoria reflejados en ficha técnica.
¿Equiparables a la cirugía bariátrica? En cifras absolutas, las pérdidas con tirzepatida 15 mg a un año (~20%) se acercan a las que se obtienen con la manga gástrica (25-30% mantenidas) y, en algunos perfiles, la diferencia se reduce aún más. La cirugía sigue siendo más eficaz a largo plazo y consolida mejor el peso, pero los GLP-1 y GLP-1/GIP se están posicionando como alternativa eficaz y segura —y reversible— en pacientes que no son candidatos quirúrgicos o que prefieren un abordaje farmacológico inicial. La condición es mantener el tratamiento: al suspender, parte del peso tiende a recuperarse. Es muy importante destacar que cualquier estrategia para la pérdida de peso pasa por una mejora en la dieta con un correcto aporte de nutrientes y especialmente del aporte proteico así como los ejercicios de fuerza, para que la pérdida efectiva de peso no conlleve una situación de malnutrición proteica.
Efectos adversos a tener en cuenta. En los GLP-1 y GLP-1/GIP predominan las molestias gastrointestinales (náuseas, vómitos, diarrea, estreñimiento), habitualmente leves-moderadas y dependientes de dosis, que mejoran con la titulación lenta. Pueden producir pérdida de masa muscular si no se acompañan de actividad física y proteína suficiente, y se han descrito casos de pancreatitis. Están contraindicados en antecedentes de pancreatitis grave, neoplasia endocrina múltiple tipo 2 (MEN2) o carcinoma medular de tiroides. La indicación, la dosis, las contraindicaciones y la financiación deben valorarse de forma individualizada con tu neumólogo y endocrinólogo.
Financiación en España. A día de hoy, el Sistema Nacional de Salud no financia estos fármacos para la indicación de obesidad ni de AOS: ni Wegovy (semaglutida 2,4 mg), ni Saxenda (liraglutida 3 mg), ni Mounjaro® (tirzepatida) para obesidadMounjaro® sí está financiado para diabetes tipo 2 con criterios estrictos. Por tanto, su prescripción para perder peso o tratar la AOS implica coste íntegro para el paciente y debe hacerse por médico especialista valorando indicación, alternativas y seguridad.
En resumen, para AOS moderada-grave con obesidad ya hay un fármaco con indicación respiratoria autorizada (tirzepatida), y para el resto del espectro de la obesidad y los problemas respiratorios el arsenal farmacológico es hoy más amplio y eficaz que nunca. No sustituye a la CPAP en formas graves ni a las medidas higiénico-dietéticas, pero abre una vía adicional muy potente.
Plan integral en consulta
En consulta planteamos una valoración nutricional, un plan de actividad física adaptado a tu capacidad respiratoria, tratamiento de la apnea del sueño si está presente —la AOS no tratada dificulta perder peso—, valoración de farmacoterapia con GLP-1 o GLP-1/GIP cuando esté indicada y, en casos seleccionados, derivación a unidad de obesidad o valoración bariátrica.
Llamada a consulta Si convives con obesidad y problemas respiratorios —ronquido importante, somnolencia diurna o ahogo al esfuerzo—,solicita una valoración médica.
Preguntas frecuentes
¿Adelgazar cura la apnea del sueño?
No siempre la cura, pero la mejora mucho. Una pérdida del 5-10% del peso reduce significativamente el índice de apneas-hipopneas. En AOS leve o moderada puede ser suficiente; en AOS grave se mantiene la CPAP, aunque la presión necesaria suele bajar. Lo decide tu neumólogo según la poligrafía de control.
¿Cuánto peso tengo que perder para notarlo en los pulmones?
Las mejoras objetivas en función pulmonar aparecen con pérdidas del 5-10% del peso. Cambios más marcados —FVC, FEV1, presiones musculares— aparecen con pérdidas mayores, como las que se logran con cirugía bariátrica. Es de los caminos más eficaces frente a la obesidad y los problemas respiratorios asociados.
¿Puede la obesidad provocar EPOC sin haber fumado?
La obesidad por sí sola no produce EPOC: la EPOC requiere exposición a humo del tabaco u otros tóxicos inhalados. Lo que sí hace la obesidad es simular síntomas parecidos (ahogo, fatiga) y empeorar el pronóstico cuando coexisten ambas. Por eso es importante hacer una espirometría antes de etiquetar.
¿Es peligroso volar con obesidad y problemas respiratorios?
Volar es seguro para la mayoría, pero conviene hidratarse, moverse cada hora, usar medias de compresión y, en casos concretos, profilaxis antitrombótica. La obesidad triplica el riesgo de TEP, especialmente en vuelos largos como los de Canarias.
¿Sirven los nuevos fármacos tipo Ozempic® o Mounjaro® para la apnea del sueño?
Sí, con matices. La tirzepatida (en Europa Mounjaro®, en EE.UU. también Zepbound®) redujo el IAH una mediana del 50-63% en el ensayo SURMOUNT-OSA, con pérdidas de peso del 18-20% [29]. La FDA aprobó el 20 de diciembre de 2024 la marca Zepbound como primer fármaco con indicación específica para AOS moderada-grave en adultos con obesidad [30]. En Europa, la EMA mantiene la AOS como comorbilidad elegible dentro de la indicación de obesidad de Mounjaro, sin indicación independiente [31]. La semaglutida (Ozempic®/Wegovy®) reduce peso y mejora indirectamente la AOS, pero no tiene esta indicación. En España, ninguno de estos fármacos está financiado por el SNS para obesidad o AOS: el coste corre a cargo del paciente. No sustituyen a la CPAP en formas graves; son una opción complementaria muy potente que debe valorarse de forma individual con tu neumólogo y endocrinólogo.
Conclusión
Obesidad y problemas respiratorios forman un binomio frecuente, tratable y reversible en buena medida. Reconocer pronto los síntomas —ronquido, somnolencia, ahogo— permite identificar AOS, SHO o asma mal controlada antes de que aparezcan complicaciones cardiovasculares. En Canarias, con la mayor prevalencia de obesidad de España, esta vigilancia es prioritaria. A las medidas higiénico-dietéticas, la CPAP y, en casos seleccionados, la cirugía bariátrica, se ha sumado un arsenal farmacológico (GLP-1 y GLP-1/GIP) con eficacia que en algunos pacientes se acerca a la quirúrgica y, en el caso de la tirzepatida, con datos respiratorios reflejados ya en ficha técnica. Una espirometría y una poligrafía son pruebas sencillas que pueden cambiar tu calidad de vida: habla con tu neumólogo.
Bibliografía
Instituto Nacional de Estadística. Encuesta Europea de Salud en España 2023. INE; 2024. https://www.ine.es/dyngs/Prensa/ESdE2023.htm
Agencia Española de Seguridad Alimentaria y Nutrición (AESAN). Prevalencia de obesidad en España. Ministerio de Sanidad. https://www.aesan.gob.es/AECOSAN/web/nutricion/subseccion/prevalencia_obesidad.htm
Sánchez Casado M, et al. Función pulmonar y obesidad. Nutr Hosp / SciELO. https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112014001200009
Obesidad y función pulmonar. Arch Bronconeumol. https://www.archbronconeumol.org/es-obesidad-funcion-pulmonar-articulo-13077885
ISGlobal. El aumento de peso en la edad adulta se relaciona con un mayor declive de la función pulmonar. https://www.isglobal.org/-/el-aumento-de-peso-en-la-edad-adulta-se-relaciona-con-un-mayor-declive-de-la-funcion-pulmonar
Relación entre obesidad y asma. Arch Bronconeumol. https://www.archbronconeumol.org/es-relacion-entre-obesidad-asma-articulo-13099535
Complicaciones respiratorias de la obesidad. Arch Bronconeumol; 2011. https://www.archbronconeumol.org/es-download-pdf-S0300289611000494
Mediano O, et al. Documento Internacional de Consenso sobre Apnea Obstructiva del Sueño. Arch Bronconeumol; 2021. https://www.archbronconeumol.org/en-documento-internacional-consenso-sobre-apnea-articulo-S0300289621001150
Consenso Nacional sobre el SAHS. Semergen / Medicina de Familia. https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-consenso-nacional-sobre-el-sindrome-13098595
Tratamiento médico del SAHS. Arch Bronconeumol. https://www.archbronconeumol.org/es-tratamiento-medico-del-sahs-articulo-13084325
American Thoracic Society. Síndrome de Hipoventilación por Obesidad (folleto para pacientes). https://www.thoracic.org/patients/patient-resources/resources/spanish/obesity-hypoventilation-syndrome.pdf
National Heart, Lung, and Blood Institute (NHLBI). Síndrome de hipoventilación por obesidad. https://www.nhlbi.nih.gov/es/salud/sindrome-de-hipoventilacion-por-obesidad
Spanish Sleep Network / Lancet. Estudio sobre CPAP en el síndrome de hipoventilación-obesidad. IM Médico Hospitalario. https://www.immedicohospitalario.es/noticia/17116/un-estudio-concluye-que-el-sindrome-de-hipoventilacion-obesidad-debe.html
Síndrome obesidad-hipoventilación: situación hemodinámica. Arch Bronconeumol. https://archbronconeumol.org/en-sindrome-obesidad-hipoventilacion-situacion-hemodinamica-basal-articulo-S0300289619303916
GEMA. Guía Española para el Manejo del Asma. https://www.gemasma.com/
GEMA 5.1: destacados y controversias. Arch Bronconeumol. https://www.archbronconeumol.org/en-guia-espanola-el-manejo-del-articulo-S0300289621001654
GesEPOC. Guía Española de la EPOC (web oficial). https://gesepocsepar.com/contenido.php?se=37&ca=290
Actualización GesEPOC: comorbilidades, automanejo y cuidados paliativos. Arch Bronconeumol. https://www.archbronconeumol.org/en-actualizacion-guia-guia-espanola-epoc-gesepoc--articulo-S0300289621002167
Consenso Nacional sobre el diagnóstico y tratamiento del Tromboembolismo Pulmonar. Arch Bronconeumol. https://www.archbronconeumol.org/es-consenso-nacional-sobre-el-diagnostico-articulo-S0300289613002263
Ministerio de Sanidad. Prevalencia de obesidad por comunidades autónomas (tabla 10). https://www.sanidad.gob.es/estadEstudios/sanidadDatos/tablas/tabla10.htm
Servicio Canario de la Salud. Prevalencia de obesidad en Canarias. https://www3.gobiernodecanarias.org/sanidad/scs/contenidoGenerico.jsp?idDocument=39fb9544-4488-11e8-9d80-a9ef3954dfeb
Aranceta-Bartrina J, Pérez-Rodrigo C, Alberdi-Aresti G, Ramos-Carrera N, Lázaro-Masedo S. Prevalencia de obesidad general y obesidad abdominal en la población adulta española (25-64 años) 2014-2015: estudio ENPE. Rev Esp Cardiol. 2016;69(6):579-587. https://www.revespcardiol.org/es-prevalencia-obesidad-general-obesidad-abdominal-articulo-S0300893216000762
Servicio Canario de la Salud. Estudio ALADINO Canarias. https://www3.gobiernodecanarias.org/sanidad/scs/contenidoGenerico.jsp?idDocument=047ca401-29fd-11e5-bfb0-bdcd7104fbae
Servicio Canario de la Salud. Impacto económico de la obesidad en Canarias. https://www3.gobiernodecanarias.org/sanidad/scs/contenidoGenerico.jsp?idDocument=146edf19-e144-11ee-b830-2df4b24a6c3d
Servicio Canario de la Salud. Plan POICAN — ficha. https://www3.gobiernodecanarias.org/sanidad/scs/contenidoGenerico.jsp?idDocument=1bbfce5a-5642-11ef-8fba-6710ccd7b7b0
Gobierno de Canarias. Aprobación del Plan de Prevención de la Obesidad Infantil en Canarias (julio 2023). https://www3.gobiernodecanarias.org/noticias/el-gobierno-de-canarias-aprueba-el-plan-de-prevencion-de-la-obesidad-infantil-en-canarias/
Plan POICAN — texto completo (accedaCRIS, ULPGC). https://accedacris.ulpgc.es/bitstream/10553/133229/1/plan_prevencion_obesidad.pdf
La obesidad como factor de riesgo perioperatorio. Rev Esp Anestesiol Reanim. https://www.elsevier.es/es-revista-revista-espanola-anestesiologia-reanimacion-344-articulo-es-obesidad-un-factor-riesgo-S0034935614001182
Malhotra A, Grunstein RR, Fietze I, et al. Tirzepatide for the Treatment of Obstructive Sleep Apnea and Obesity (SURMOUNT-OSA). N Engl J Med. 2024. https://www.nejm.org/doi/abs/10.1056/NEJMoa2404881
U.S. Food and Drug Administration. FDA approves first medication for obstructive sleep apnea (Zepbound, tirzepatide), 20 de diciembre de 2024. https://www.fda.gov/news-events/press-announcements/fda-approves-first-medication-obstructive-sleep-apnea · Nota de prensa Eli Lilly (20-12-2024): https://lilly.mediaroom.com/2024-12-20-FDA-approves-Zepbound-R-tirzepatide-as-the-first-and-only-prescription-medicine-for-moderate-to-severe-obstructive-sleep-apnea-in-adults-with-obesity
Agencia Europea del Medicamento (EMA). Mounjaro (tirzepatide) — EPAR y ficha técnica. La AOS figura como comorbilidad relacionada con el peso elegible para la indicación de obesidad; sin indicación independiente para AOS. Q&A de la EMA sobre uso de Mounjaro en AOS (diciembre 2024). https://www.ema.europa.eu/en/medicines/human/EPAR/mounjaro
Pi-Sunyer X, Astrup A, Fujioka K, et al. A Randomized, Controlled Trial of 3.0 mg of Liraglutide in Weight Management (SCALE Obesity and Prediabetes). N Engl J Med. 2015;373:11-22. https://www.nejm.org/doi/full/10.1056/NEJMoa1411892
Blackman A, Foster GD, Zammit G, et al. Effect of liraglutide 3.0 mg in individuals with obesity and moderate or severe obstructive sleep apnea: the SCALE Sleep Apnea randomized clinical trial. Int J Obes (Lond). 2016;40(8):1310-1319. https://pubmed.ncbi.nlm.nih.gov/26955893/
Wilding JPH, Batterham RL, Calanna S, et al. Once-Weekly Semaglutide in Adults with Overweight or Obesity (STEP 1). N Engl J Med. 2021;384:989-1002. https://www.nejm.org/doi/full/10.1056/NEJMoa2032183
Jastreboff AM, Aronne LJ, Ahmad NN, et al. Tirzepatide Once Weekly for the Treatment of Obesity (SURMOUNT-1). N Engl J Med. 2022;387:205-216. https://www.nejm.org/doi/full/10.1056/NEJMoa2206038
Disclaimer médico
Este artículo tiene finalidad exclusivamente informativa y divulgativa. No sustituye en ningún caso una consulta médica presencial. Las decisiones diagnósticas o terapéuticas sobre tu salud respiratoria deben tomarse junto a tu neumólogo o cirujano torácico de referencia, valorando tu historia clínica completa.


